最近何藥師在臨床藥學查房時發現,有好幾比特腎臟病患者都伴有高血壓,對這個問題便給予了更多的關注。其實高血壓與腎病之間是存在著密切聯繫的,我們知道高血壓是腎病的常見臨床表現之一,而腎臟又是高血壓損傷的靶器官,持續存在的高血壓會加重腎臟負擔和降低腎功能,兩者之間易形成惡性迴圈。囙此,需瞭解腎臟疾病繼發高血壓的機制,阻斷關鍵點,以打破兩者的惡性循環。

高血壓是指收縮壓≥140mmHg和/或舒張壓≥90mmHg,腎臟損害引起的腎性高血壓在繼發性高血壓中最常見。腎性高血壓又分為腎實質病變引起的高血壓,如慢性腎炎、慢性腎盂腎炎、多囊腎等引起的高血壓,和腎血管性高血壓,如腎動脈狹窄引起的高血壓。
腎性高血壓有其自身特點,與原發性高血壓差別較大。腎實質性高血壓多發生於較年輕、有腎臟病史的患者,常伴有水腫、血尿或蛋白尿等症狀,有些患者血壓嚴重升高,對降壓藥物的反應較差。腎血管性高血壓通常沒有水腫、血尿、蛋白尿等症狀,血壓升高的程度很嚴重,降壓藥的治療效果也不好。

腎性高血壓還與腎功能狀態有關,隨著腎功能减退血壓趨於升高,90%的慢性腎衰竭患者存在高血壓,而高血壓持續存在會加速腎功能的惡化。但總的來說,腎臟疾病引起高血壓的機制主要有以下3點,瞭解了其中的聯系,有利於我們在選擇降壓藥時更有針對性。
(1)水鈉瀦留
腎臟是人體排泄水、鈉的主要器官。當腎臟患病、腎功能受損時,腎臟排泄水、鈉的能力下降,導致體內水鈉瀦留,引起血容量新增,進而出現高血壓。以此類原因為主的高血壓稱為容量依賴性高血壓。
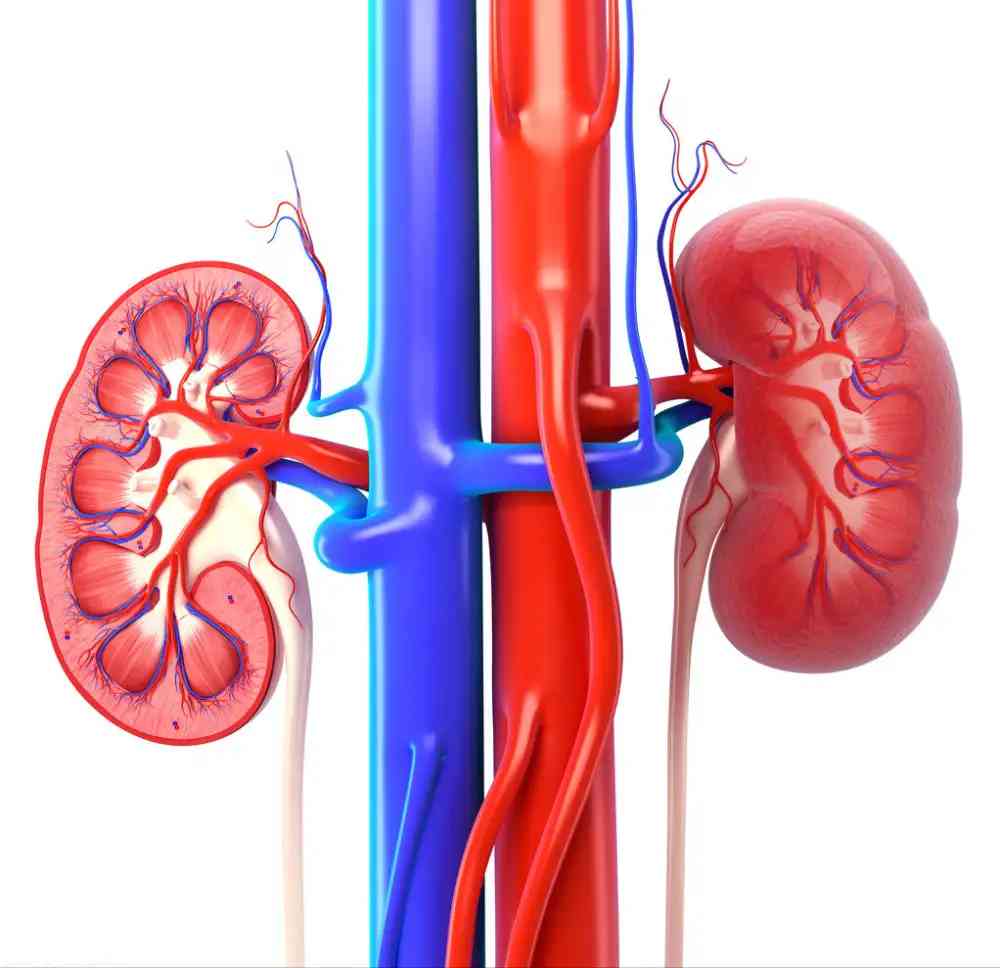
(2)腎素分泌增多
對於正常人體來說,腎臟分泌適量的腎素不會引起血壓升高。當有腎臟疾病或腎動脈狹窄時,腎臟缺血,腎血流量减少,腎內血壓降低,刺激腎臟球旁細胞產生過多的腎素,腎素增多又會引起血管緊張素Ⅰ分泌新增,進而導致小動脈收縮,血壓升高。以此類原因為主的高血壓稱為腎素依賴性高血壓。
腎素依賴性高血壓,血壓升高的程度和持續的時間與腎臟的病變類型有關。急性腎小球腎炎時,血管發生痙攣性收縮而發生高血壓,但持續時間較短(一般為2~3周),隨著炎症消退,血壓可逐漸恢復正常。慢性腎小球腎炎時,由於血壓長期升高,導致全身小動脈尤其是腎小球入球動脈血管壁增厚,管腔變窄甚至閉塞,囙此血壓升高持續時間較長,且血壓升高的水准較穩定。
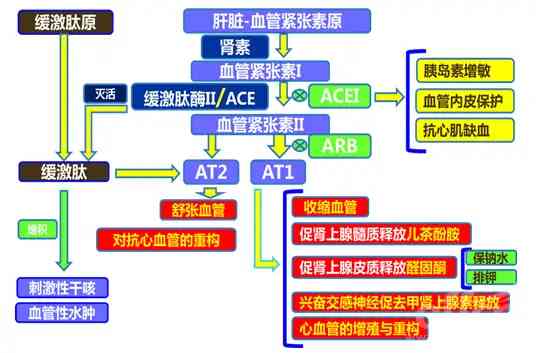
(3)腎內降壓物質分泌减少
腎臟缺血時,腎內血壓降低,使腎內的降壓物質,如前列腺素、激肽釋放酶生成减少。囙此,腎臟疾病時,腎素-血管緊張素-醛固酮系統被啟動,升壓物質增多,而擴張血管、降血壓的物質活性降低,結果導致血壓升高。
由此可見治療腎性高血壓,我們可以針對以上病因環節,首選利尿劑,如呋塞米、氫氯噻嗪、螺內酯、依普利酮等;腎素抑制劑,阿利吉侖等;血管緊張素轉化酶抑制劑類(XX普利),如貝那普利、依那普利、培哚普利等;血管緊張素Ⅱ受體拮抗劑類(XX沙坦),如厄貝沙坦、阿利沙坦酯等;直接擴張血管的鈣離子拮抗劑類(XX地平),如氨氯地平、左氨氯地平、非洛地平等。
總而言之,腎臟和血壓的關係非常密切。腎臟病患者要關注一下自己的血壓,高血壓患者也要注意監測自己的腎功能。尤其需要注意的是,持續性高血壓導致的腎臟損害多為不可逆的腎小球硬化,即腎動脈硬化症。當腎小球有基礎病變時,高血壓的損害更加明顯,所以,高血壓患者應當儘量將血壓控制在理想水准。
評論留言