如何讓醫生感受到改革的紅利,體現醫療的服務價值,是“新醫改”12年來最難解的結
文|辛穎
編|王小
公立醫院能不能逐利?這個問題困擾了中國醫改很多年。
2016年6月,廣東省中山市拿出的一套公立醫院薪酬改革方案,在內部徵求意見時,院長和醫生們的反對意見很大,原因就是,新方案給醫生設定了收入的天花板,上限太低。
這次改革的關鍵是,給醫生合理漲薪。按廣東省既有規則框架給公立醫院設定的收入上限,中山市三甲醫院的人均年收入可漲2.6萬元,二甲醫院及以下能漲1萬元。
這樣,中山市有些醫院的薪酬已接近國際水准。國際上,醫生的薪酬水准通常是社會平均工資的3倍-5倍,有的可高達8倍,在中國則是1.3倍-1.8倍。中山市的這一比值情况其實不錯,但一些醫院的實發薪水,早就超出舊標準。
這使改革方案陷入窘境。更何况,此時醫保基金已捉襟見肘。
離中山市700公里之遙的福建省三明市,在2010年醫保已欠全市22家公立醫院的債,財政無力兜底,將醫院和醫保再逼到改革的懸崖邊。
牽一發而動千鈞。既要體現公益性,避免公立醫院過度“逐利”,又要體現醫生服務價值,給醫生加薪,錢從何而來?
從2017年至今,公立醫院薪酬改革試點擴展到2800家之多,全國約五分之一的公立醫院參與其中。可改革者對如何平衡公立醫院公益性和醫生激勵機制,始終沒有一份標準答案。尤其是“新醫改”12年來,公立醫院的醫生們始終感受不到改革的紅利。
2021年8月27日,人社部牽頭,五部委聯合發佈《關於深化公立醫院薪酬制度改革的指導意見》(下稱《指導意見》)。公立醫院薪酬改革將向全國鋪開,走向又將如何?
三明的選擇
醫院院長們一直為醫護人員的合理薪酬煩惱。
眼下他們有兩個選擇,要麼繼續“冒險”給醫生超標發薪水,要麼看著好醫生被競爭者“30萬年薪+安家費”“50萬年薪+科研經費補貼”的大手筆吸走。
而一些沒能被高薪挖走、離開體制的醫生,收入訴求未能在正當通路滿足時,轉而被大處方開藥、過度醫療來拿回扣、紅包所誘惑。“一個外科的大主任,真實收入中有四分之三都是灰色的。”一比特北方三甲醫院人士直言。
幫醫生“創收”的回扣,最終內化成藥企的銷售成本,致使藥價不斷攀升,醫保基金吃重,在全國多個地市出現虧損。如福建三明市到2011年醫保統籌基金虧損2億多元。
曾在三明市多個崗位工作過26年的詹積富,在福建省藥監局副局長的位置上做滿四年後,在2011年調任三明市副市長。他熟稔藥品回扣的套路,决定從採購環節入手,對藥價虛高、醫療腐敗動刀。
詹積富帶動的醫改,在2012年逆轉三明醫保基金虧面,結餘2200多萬元。醫保省下來的錢部分留給醫院,轉化為醫生陽光收入,以此鼓勵醫生參與改革。此一舉解决了醫生薪酬改革沒錢可用的困局。
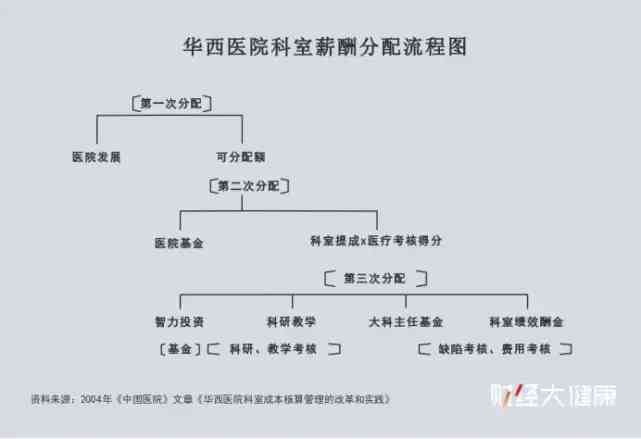
2013年,三明决定打破固有薪酬體系,院長的年薪由財政支付,醫生的年薪“工分制”,按照多勞多得的考核標準,確定績效工資的多少。
然而,三明遇到了和中山同樣的麻煩:薪水限高。按當時的年薪制,三明一比特主任醫師的年薪上限是25萬元,可實際按工作量計算後,應發收入29.9萬元,最終醫院在工資總額之外,設立院長獎勵金,把這“超標”的4.9萬元發下去。
類似的故事在各地不斷上演。直到2016年8月召開全國衛生與健康大會,習近平總書記提出“兩個允許”,即允許醫療衛生機构突破現行事業單位薪水調控水准,允許醫療服務收入扣除成本並按規定選取各項基金後主要用於人員獎勵。
這意味著醫生薪酬可以打破舊的“天花板”。那麼,新的薪酬標準該如何定?
兩種改革思路激烈地互搏。一種觀點是,既然突破了,乾脆不要再設限制,讓好醫生得到應有的報酬,憑本事掙錢;另一種觀點認為,公立醫院不能背離“公益性”,醫院如果沒有上限逐利,難免會出現誘導醫療,應該在理順薪酬結構後,設定新的標準和“天花板”。
最終,“還是要留一個天花板,因為完全放開就很難控制過度醫療問題”。曾參與討論的清華大學健康中國研究院院長梁萬年告訴《財經·大健康》,新標準到底要怎麼定,就靠試點城市去探索。
三明推出年薪制七年後,全市公立醫院醫務人員平均年薪由2013年的5.65萬元新增到16.93萬元。主任醫師年薪最高近60萬元,最低15萬元。
“三明經驗提供了一種重要的參攷,但各地醫院的情况不同,所以薪酬改革絕對不能一刀切,要因地制宜。”梁萬年說。
每年漲薪30%?
2017年12月,中山市的第二份公立醫院薪酬改革方案,擺在了醫院院長們面前。這一方案經過了四次推倒重來,就是為了平衡各級醫院的利益。
此時醫院正需要一筆錢來“回血”。2015年起全國醫院陸續執行藥品“零加成”,原本醫院可以加價15%將藥賣給患者,現在被一刀砍掉。2014年中國衛生和計劃生育事業發展統計公報顯示,醫療費用中,醫院門診藥費占48.3%,住院藥費占38.3%。
全國1.3萬餘公立醫院推進藥品“零加成”。“對醫院影響最大的就是這次了。”一比特中山市醫院管理者說,財政撥款有限,他的醫院需要錢來維持各種開銷,包括維持員工薪資水準。
公立醫院的收入來自三大塊,財政撥款、醫保支付和患者自費。中央財政2015年起還每年給公立醫院發改革補助金,最初按每個縣補助300萬元,每個公立醫院綜合改革試點城市一次性補助2000萬元。
然而,這筆補助金落到中山市的醫院不足以彌補缺口。廣東省發文,允許醫院通過三個通路“補血”,80%靠醫療服務價格提升,10%靠財政補貼,還有10%醫院自己消化。
中山市28家公立醫院中,只有傳染病醫院和精神病醫院兩家為財政兜底撥款,其他醫院均為自收自支,最大的綜合醫院中山市人民醫院,2020年收入中只有3.2%來自財政撥款。
院長們看准的是醫院帳面上的結餘,但錢不是想發就能發的。
醫生的薪水分三部分,基本工資、績效工資和津貼補貼。基本工資按省裡的標準,各項都和職稱、崗位掛鉤,固定不變,能改的就是績效工資。
卡住公立醫院發錢的有兩道關口:一是薪酬總量控制。公立醫院收支結餘後,經首長部門審批,最多選取55%用於發績效獎勵醫生。這是為體現醫院公益性,不過度逐利;二是人均標準,公立醫院作為公益二類事業單位,績效工資不能超過學校等一類事業單位的1.5倍。
這是為平衡不同事業單位之間的薪資水準。
中山市最初的方案中,將1.5倍的上限提升到2倍,在一比特政策制定者眼中,“這已經很高了”,可當和院長們坐下來討論的時候,院長們還不滿意,介意有上限擺在那。
要知道,此刻坐在同一張桌前的有相關部門的幾比特局長,他們和三甲醫院的院長行政級別相同,而有的院長收入可能是局長們的四倍還多。
緊接著,要解决按哪家醫院的標準漲,設定的標準太高,盈利少的醫院拿不出錢來;設定的標準太低,原本待遇好的醫生就沒有獲得感。
幾番修改,中山市决定步子邁得大一些,按照三甲醫院的標準做了調整,也是想“得讓三甲醫院參與進來”。新方案覈心調整兩處,一是維持總量控制,公立醫院收支結餘後,最多可以選取60%用於獎勵醫生;二是不再參攷其他事業單位,而是以上一年度公立醫院人均績效為基礎,按績效考核來調節薪酬,最高可漲30%,考核不合格則降10%。
這樣一來給醫院留足空間,做得好,年年可漲,做不好,可能會降薪。
為激勵院長,公立醫院院長收入也採用年薪制,與三明不同的是,中山市院長年薪並非財政擔負,額度控制在本院職工人均水准的三倍內,增幅不超過全院職工薪酬平均增幅。
不過,當時對三級醫院還是沒有吸引力。上述中山市三甲醫院管理者坦言,沒有動力,“醫院每年的收入增長是有限的,所以此前每年的漲薪幅度在5%,但因為薪酬標準太多年沒有調整了,按新方案執行,只是把我們原來找名目發下去的薪水合法化,並沒有什麼大變化”。
中山2017年申報試點醫院時,沒有一家三甲醫院參與。“把改革的框架搭好,限定漲幅但沒有限定額度上限,就意味著給足調整薪酬的空間,又不讓步子一下邁得太大,以免不被社會接受,這或許是最難的地方。”北大縱橫管理諮詢公司高級合夥人王宏志對《財經·大健康》說。
在看到試點醫院的變化後,中山所有醫院陸續參與進來。
分錢
和中山的院長不同,一家北方省會城市三甲醫院的外科主任醫師覺得沒什麼可期待的,“改來改去,錢沒有改到我手裡”。
38歲,就晋昇到醫院科技崗的最高職稱——正高級,是外科主任醫師,還兼著一所醫科大學的博士生導師,他算是人生贏家。
然而,入職十年,他的基本工資普漲一次,就是2015年取消藥品加成後,作為醫生績效工資下降的補償,漲了1000元。他每月底薪6200元,新入職的醫生基本工資也就3000元。
底薪漲不了,醫生都指望著績效工資。按每個月的工作量不同,這位外科主任醫師的績效工資在6000元上下,他所在的科室績效工資水准在醫院算中上。同一届的校友在心內科任主治醫師,基本工資4200元,績效工資只有1000多元。
此前兩位校友的績效工資相差不多,後來心內科的績效大减,不是工作量變少,而是藥品耗材“零加成”後,心內科帳面上的收入减少一大半。醫生的績效工資,是按比例從科室的總收入中劃撥,通常在10%左右。
雖然醫院設定了各種考核指標,但終究“不掙錢的科室不會受到醫院的傾斜照顧”,上述外科主任醫師所在的科室內部還劃分了不同的醫療組,每個人分多少,由科室主任和醫療組組長决定,約以平均績效工資為基準,通常主任的獎金係數為1.5,組長為1.0。
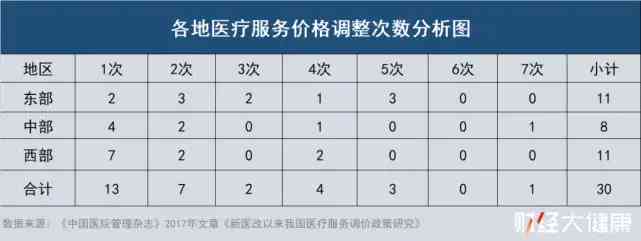
醫療服務價格提升被寄望能提升醫生收入,但實際情況是,大部分地區都進展緩慢。有文章統計2009年-2017年,全國30個省份,有13個地區只調整過一次醫療服務價格,7個地區調整過兩次。
不少醫生的收入,還有相當一部分來自於科室回扣的“小金庫”。一般是主任拿大頭,按資歷分配,低年資的醫生有的根本分不到。
蘇州大學附屬第二醫院心內科前主任陳建昌在2019年因涉嫌受賄被提起公訴。他在十年間收取一比特心臟支架代理商回扣322萬元,科室副主任徐衛亭收取257萬元,手術醫生另計,還有279萬元分給科室沒有參與手術的醫生和護士。
在中國運轉30餘年的“醫院—科室”兩級分配制度,曾盤活中國醫療服務資源最重要的一張“處方”,卻因大處方用藥、過度醫療被百般詬病,成為醫改的眾矢之的。
2021年9月,國家醫保局主導發佈《深化醫療服務價格改革試點方案》,提出嚴禁下達創收名額,不得將醫務人員薪酬與科室、個人業務收入直接掛鉤。
醫保局通過推進藥品和高值耗材集采,大幅擠壓醫生的“灰色”收入。如2020年心臟支架均價從1.3萬元降至700元,一舉擠出在企業、醫院和醫生之間流動的回扣成本。
創收者們
“醫院就是靠科室激勵制度發展起來的。”南方一家三甲醫院的心外科主任從不避諱科室激勵制度的好處。
他的理由是,心外科績效高是因為業務做得好,患者信任才來的,為什麼要把錢分給心內科?如果心外科做得不好,是不是可以指望其他科室?
在經歷過財政兜底,醫院收入全部上交,行政員工和臨床醫生的收入一樣,幹活多少不那麼重要的集體“大鍋飯”時代,上述南方心外科主任支持現在的多掙多拿。
北京大學社會學系昝馨曾撰文稱,上世紀80年代山東省曹縣人民醫院開始探索浮動工資制度時,考核醫生的名額包括:上班不帶孩子,不幹私活,不看小說,不下棋、打牌,違者扣分。還有,“發生一起吵架扣1分,打架扣2分”。
1985年討論醫改時,政府沒錢做改革,所以給政策,允許醫院掙錢。一開始,大家挺保守,只做點副業,比如醫生晚上加班,或者週末去外地會診,俗稱“飛刀”。
上述南方心外科主任開始了全國各地“飛刀”掙外快的日子,一些在他看來稀鬆平常的小手術,地方醫院根本做不了。
北京市兒童醫院內科、外科,以及友誼醫院兒科自1986年試行加班門診,提高掛號收費,允許醫務人員選取30%到40%的加班費,於是大家都搶著加班,醫院不得不限制每個醫生一個月加班的次數。
當時,以科室為組織進行績效分配的激勵制度因見效快,在全國迅速鋪開。到1994年引入科室成本核算制度,地處成都的華西醫院實行更精確的激勵制度,逐步發展成為西南地區最大的醫院。
上述南方心外科主任是在一次醫院會診時,認識了現在的東家,他被挖過去後,首先要“權”,以改變科室按資排輩的利益分配管道。他設定了多重考核指標,如能做高難度手術的醫生待遇就更好,還要考核併發症、死亡率、誤診率,年資在收入中只占小部分,但資歷深的優勢是,有機會做更複雜的、收入更高的手術。
“絕不和藥品掛鉤,不給醫生藥品提成,那些大處方在我這是沒有任何好處的。”上述南方心外科主任說。
第一年,科室手術量就翻了六倍。“科室收入漲上來了,就可以繼續招人、買設備、做研究,形成良性迴圈,很多虧損的醫院都在這個時期被救活了。”多年的從業經歷讓上述南方心外科主任相信,問題不是來自於科室激勵機制,醫生會過度醫療,一方面是因為醫院內部沒有做好質控;另一方面外部醫療服務定價長期偏低、結構不合理,醫生的服務價值沒有充分體現。
切斷利益鏈
中山市並不擔心,因為打破醫生薪水的天花板,就會引發醫療費用的大幅增長。
原因是薪酬改革只是全國公立醫院綜合改革試點一攬子方案中的最後一步。醫保支付方式、醫療服務價格和醫院考核機制配套改革已先做好了鋪墊。
2009年,中山市醫保基金出現當期虧損後,便在第二年推出了醫保按病種分值付費。比如同樣的闌尾炎切除術,全市醫院平均治療費用是3000元,那麼醫保局按此結算,如果醫院成本控制的好,僅需2500元,那麼500元就是公立醫院的結餘款。
在此情况下,不僅醫院多賣藥、多開檢查不划算,醫生拿回扣也不一定划算。王宏志估算,如果某個醫生拿1元回扣,可能會讓整個科室少掙3元,醫生之間會產生相互監督和制衡的機制,醫院自治水准會大大提高。
醫保支付改革的第二年,中山市的醫保基金就扭轉了收不抵支,實現3.68%的結餘率。人均醫療費用增速從26%穩定到10%,低於全省平均水準。
同時,為了避免科室“反向逐利”,即過度控制成本以獲得更多醫保結餘款,中山市人民醫院還推出了專項激勵制度,比如對收治佔用醫保資金多的急危重症和疑難複雜疾病患者,給予獎勵,科室診療此類患者越多,對每一個病例的獎勵值就越高。
在中山,每年只有不到3%的患者外流,但仍難以改變的是本地大醫院虹吸病人的能力。全市公立醫療機構的收入約100億元,四家三甲醫院占了約65億元,且還有上升趨勢。當地一比特地方官員認為,“公益性體現不足,大醫院的逐利動力存在,就會努力地虹吸病人。”
解决思路之一是,不讓醫生過度逐利,切斷醫生薪酬與科室收入直接掛鉤,新增基本工資在收入中的占比。
2021年9月,國家衛健委體改司司長許樹强公佈,將會選定一部分試點醫院,在三到五年內實現,人員薪酬中固定部分占比達到60%左右。三明的“工分”年薪制中,也將基礎工分新增到70%,績效工分為30%。
將醫生薪酬同服務質量、成本控制、患者滿意度等因素掛鉤,體現多勞多得,而不再一味地追求經濟利益的最大化,成為新醫改的一個方向。
被困住的醫生
“各種補貼算在一起,在編人員的基礎薪水是非編人員的二到三倍,這還怎麼做到同工同酬?”這是廣東省一比特醫院院長不想看到的。
當初,他放弃深圳的工作,就是因為拿不到編制,“明明我的科技比他好,可我的待遇就是比他低,所以換到一家更小的都市醫院來拿編制”。
2018年中山市為事業單位編制人員,包括退休人員在內,都增發住房補貼,每月7000元-10000元不等。這個好處沒有編制的人拿不到,錢由醫院來出,原本要給所有在職員工漲薪的錢,直接被占掉了一大部分。
2021年初,國家衛健委再次提出:公立醫院編制資源必不可少,公立醫院編制非但不能弱化,還需進一步強化保障措施。
“這是對在新冠疫情中,公立醫院醫護人員貢獻的一種認可。”梁萬年認為,公立醫院的編制不是不能取消,而是現在“編制”被捆綁了太多附加的內容,買車、買房,就連孩子上學都是相關的。醫院的編制改革,要在事業單位整體改革下推進,並有完善的配套政策。
上述廣東省醫院院長體諒非編人員的不易,會找一些名目,給“非編”醫生們發補貼,但遠彌補不了差距。
一比特年輕骨科醫生曾想早日學會手術技巧,但在工作了兩三年後,“還在那邊修骨頭、縫皮。我上面有八九個師兄都還沒輪到開刀,等他們開膩了才能輪到我”。想從“喝湯”昇到“吃肉”,在現有的績效分配體系下,只能等“輪”到他成為副主任醫師。
他更擔心的是,切斷醫生薪酬和科室收入掛鉤後,只是把分配權由科室提升到了醫院乃至省衛健委層面,仍然難逃論資排輩的命運。
可即便晋昇空間如此之難,年輕醫生還是被編制緊緊困在公立醫院,離開這裡幾乎就是放弃發展前途,非公醫療在各種資源的供給上仍處於劣勢。
在北京大學全球健康發展研究院院長劉國恩看來,行政管理部門如果既辦醫院又管醫院,就會造成監管缺位,對公立醫院和非公醫療機構應當一視同仁,不能一個兒子放在溫室裏、一個兒子放在太陽下麵暴曬。
不過,視窗正在緩慢打開。
曾在北京協和醫院工作15年的婦產科醫生龔曉明,多點執業到一家民營醫院,該醫院曾建議他的掛號費定價2000元,但龔曉明覺得太貴,不符合市場定價,改成了不到五百元,這樣能新增患者的數量。“我會給每個病人至少15分鐘問診時間,最長的到一小時,要保證病人對服務滿意”。龔曉明在2015年辭別公立醫院,成為自由執業人。
2018年,北大人民醫院產科副主任醫師王大鵬辭職轉去民營醫院,北京市對民營醫院放開了技術職稱的晋昇通道,王大鵬在此完成晋昇主任醫師,而在公立醫院她可能還要再排隊五年。離開公立醫院不再僅僅是薪酬的提高,也有了發展的路徑。
淩晨1點多,上述南方心外科主任醫生在結束手術後,給記者發來一條資訊,“希望中國的醫生都能靠陽光收入體面的生活。”
評論留言