封面新聞記者周家夷
8月6日,對27歲的小夥小謬(化名)來說是“重生”的一天。身患I型糖尿病16年的他,多年來被各種糖尿病併發症、無止盡的血透折磨,但這一天,他在四川省人民醫院接受了活體胰腎聯合移植,更讓人動容的是,胰臟、腎臟的捐獻者正是小謬的父親和母親。
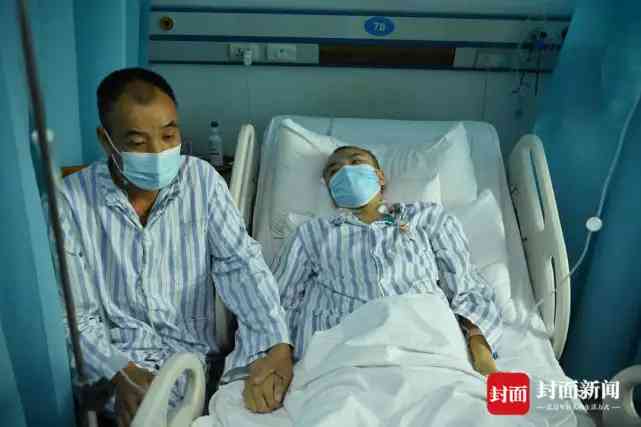
8月13日,封面新聞記者從四川省人民醫院獲悉,現時一家3口的身體恢復情况良好,小謬母親也已出院。
這場器官移植手術不僅閃爍著愛的光芒,同時也是器官移植科技和移植免疫學的重大進步。四川省人民醫院器官移植中心主任楊洪吉教授介紹,此次手術是全球首例跨血型雙供體親屬胰腎聯合移植術,還是我國首例活體親屬胰腎聯合移植病例,也是全國首例胰腺活體親屬捐獻移植病例。
27歲小夥腎衰竭靠血透維持5年生存率不到20%
2015年,小謬被查出得了I型糖尿病,16年來一直靠胰島素生活。最近一年多,小謬的疾病進展成糖尿病腎病,肌酐開始升高,還出現了糖尿病視網膜病變,視力也開始下降。3個多月前,小謬甚至出現了左耳失聰、腎功能衰竭,只能依靠血液透析維持,在使用胰島素的情况下,空腹血糖值都有20mmol/l。“這是非常危險的。”楊洪吉教授說,我國糖尿病的發病率為11%,其中20-40%會發展為糖尿病腎病,I型糖尿病中發生糖尿病腎病的幾率接近40%,終末期腎病的患者5年生存率小於20%。現時,對於糖尿病的病人的治療辦法還不能有效避免腎臟衰竭的發生,想要根治小繆的疾病,最好的辦法就是接受胰腺和腎臟器官移植。
然而,由於全國供體器官短缺,如果等待器官捐獻,這個等待的時間不好預估,小謬是否能堅持下來也是未知。
採用雙供體親屬移植父母:有一線生機也要試
“親屬腎臟移植可以有效擴大供體腎臟的來源,但活體親屬胰腺移植在國內還沒有報導,全國各個移植中心也都沒有做過胰腺活體捐獻。”楊洪吉說,另一方面,還需要考慮的問題是血型。小謬和父親都是A型血,但母親是AB型血,原則上,為了避免移植後出現抗體,對受體器官進行攻擊,不同血型之間要避免進行器官移植,但近年來,跨血型的親屬腎臟移植在國內數家器官移植中心得到快速的發展,解决了一部分親屬血型不相符的病人的器官來源,所以這也不是不能完成的任務。“不可否認,同時進行親屬雙供體活體跨血型胰腎聯合移植,在國際上是首次,這是一次新的嘗試。”
“我們已經走了很多個大醫院,都說一次只能移植一個(器官),在省醫院又看到了希望。”小謬媽媽胡女士說,楊洪吉教授給他們講了所有治療方法的利弊,也介紹了省醫院開展器官移植的案例、經驗,雖然現時全世界都沒有跨血型的雙供體親屬胰腎聯合移植,“但手術一旦成功,就能根治這個病,所以就是有一點希望,我們也想試試。”
父母捐獻器官給了小夥第二次生命
3個月前,小謬住進了四川省人民醫院。經過一系列詳細、嚴謹的評估,楊洪吉教授製定了周密的器官移植方案。小謬父親捐獻胰體尾,母親捐獻一個腎臟。“我們必須要保證供者和受體的健康在移植之後都不會受影響。”楊洪吉的底氣來自豐富的經驗和專業的科技。
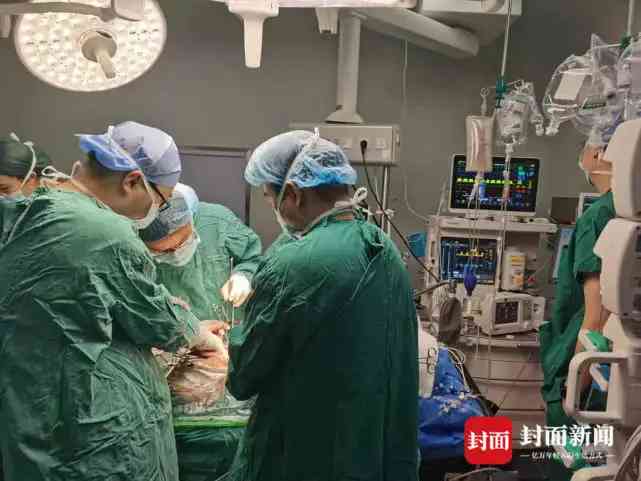
8月6日早上8點,楊洪吉教授親自主刀,帶領手術團隊在內分泌科、重症監護室以及麻醉科和手術室的協助下進行了手術。
12個小時後,小謬媽媽的左腎被移植到小謬的左髂窩,爸爸的胰尾也成功被獲取、順利移植到小謬的右髂窩。這是一項高難度的手術,術中醫生不僅要進行器官移植,還進行了動靜脈血管的牽線重建,確保器官能够正常運轉,對醫生的綜合素質要求非常高。
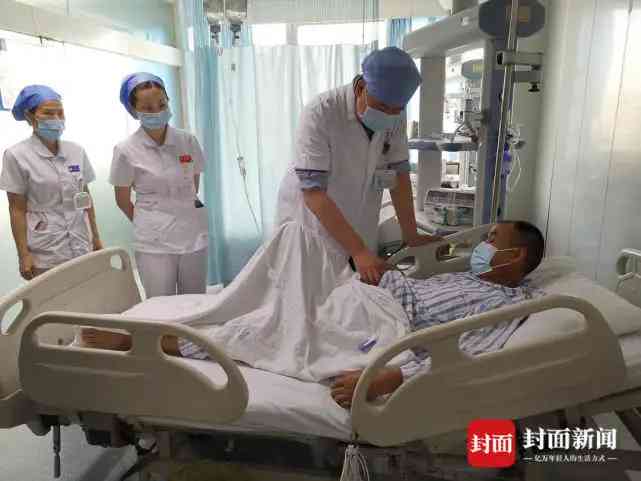
“手術很成功,效果也很明顯,剛移植完患者尿量就超出了正常尿量,說明器官功能恢復正常了。”楊洪吉說,術後第一天,小謬就完全擺脫了胰島素的治療,且血糖達到正常狀態,他的父母也迅速恢復健康。術後第五天,小謬母親已經順利出院,父親的血糖也為正常並且在迅速康復中。
小夥心疼父母曾拒絕移植
現時,小謬母親胡女士已經出院回到家裡休養。她告訴封面新聞記者,兒子孝順、懂事,雖然身體不好,但他還是堅持找了力所能及的工作,掙錢減輕家裡負擔。
在省醫院看到治療的希望後,她和丈夫都主動要求捐獻,“我們一方面是相信這裡的科技,而且不管怎麼樣我們都要試一下。”
得知父母要為自己捐獻器官,小謬最開始是拒絕的,在眾人多次勸說下才同意了這次的治療方案。“以後只有慢慢報答爸媽。”說完,小謬緊緊握住了父親的手。
“兒子給我們說‘遇到你們是我最大的幸福’,我現在想對兒子說‘遇到你也是我們的幸福’。”胡女士說,希望兒子以後都健康,這就是一家人最大的心願。
評論留言